Caso guiado: evaluar una mejora en un procedimiento de guiado diagnóstico
Un ejemplo razonado de diseño retrospectivo y prospectivo protegido para probar un sistema de guiado sin retirar el método estándar.

Un ejemplo razonado de diseño retrospectivo y prospectivo protegido para probar un sistema de guiado sin retirar el método estándar.

Qué es la física médica, para quién está pensado este material, cómo están organizados los temas y cómo sacar partido a las secciones de exploración con IA.
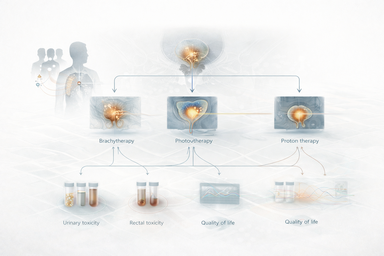
Incluso en una patología frecuente, comparar braquiterapia, radioterapia externa fotónica y protonterapia exige separar muchas variables antes de llamar evidencia a una correlación.

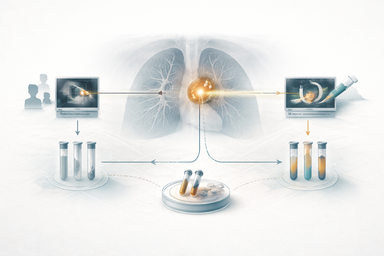
Cuando una mejora local de guiado se superpone al tratamiento estándar de un dispositivo regulado, demostrar beneficio clínico exige separar validación técnica, riesgo regulatorio y resultado real en paciente.
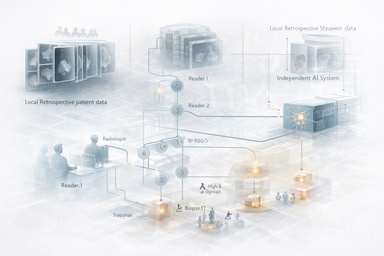
Cómo usar un retrospectivo local con BI-RADS, biopsias y lectores conocidos para diseñar un flujo de IA que reduzca carga sin degradar la calidad del cribado.
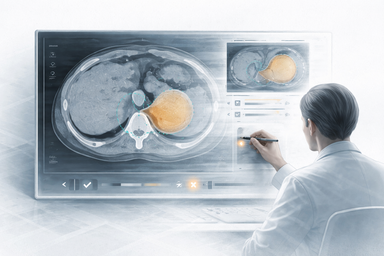
Cuando un sistema de CAD o segmentación no decide solo, el riesgo no desaparece: se desplaza hacia la aceptación clínica, la revisión y el modo real en que el equipo lo integra.

Fuentes de braquiterapia, cubas de agua, PDD, perfiles, láseres, isocentro y QA: la cadena de tareas que hace entregable un tratamiento antes de que llegue al paciente.

Desde la simulación y el contorneo hasta el registro en máquina, la adaptación entre fracciones y el seguimiento: un recorrido completo por la cadena real del tratamiento.
Una paciente adolescente con escoliosis estructural requiere control periódico del ángulo de Cobb. El caso plantea cómo elegir la técnica, gestionar la dosis acumulada y decidir cuándo el TAC aporta más de lo que cuesta.

Un técnico en cardiología intervencionista acumula 17 mSv en ocho meses durante una campaña de ablaciones cardiacas. El caso plantea cómo actuar antes de superar el límite anual, qué obligaciones tiene el Servicio de Protección Radiológica y cuándo interviene el CSN.
Un paciente de 28 años con linfoma de Hodgkin clásico necesita estadificación con PET/CT con FDG antes de iniciar tratamiento. El caso plantea la cadena isotópica, la dosimetría del paciente, el criterio de Deauville y cuándo el PET añade información que cambia la decisión clínica.

Fotones, protones, bremsstrahlung, fuentes gamma, espectro del haz y la física común que conecta radiografía, PET y radioterapia.

Justificación, optimización y cultura de radioprotección en imagen médica y terapias con radiación ionizante.
Inducción, validación, vigilancia y sistema de salud: por qué la medicina demuestra de otra manera que la física.

Medir la dosis en una instalación clínica: tipos de dosímetros, dosimetristas y físicos médicos, marco legal y por qué quien trata no puede ser quien controla.

Qué ve una radiografía, qué no ve, y por qué sigue siendo una de las herramientas más poderosas de la física médica.
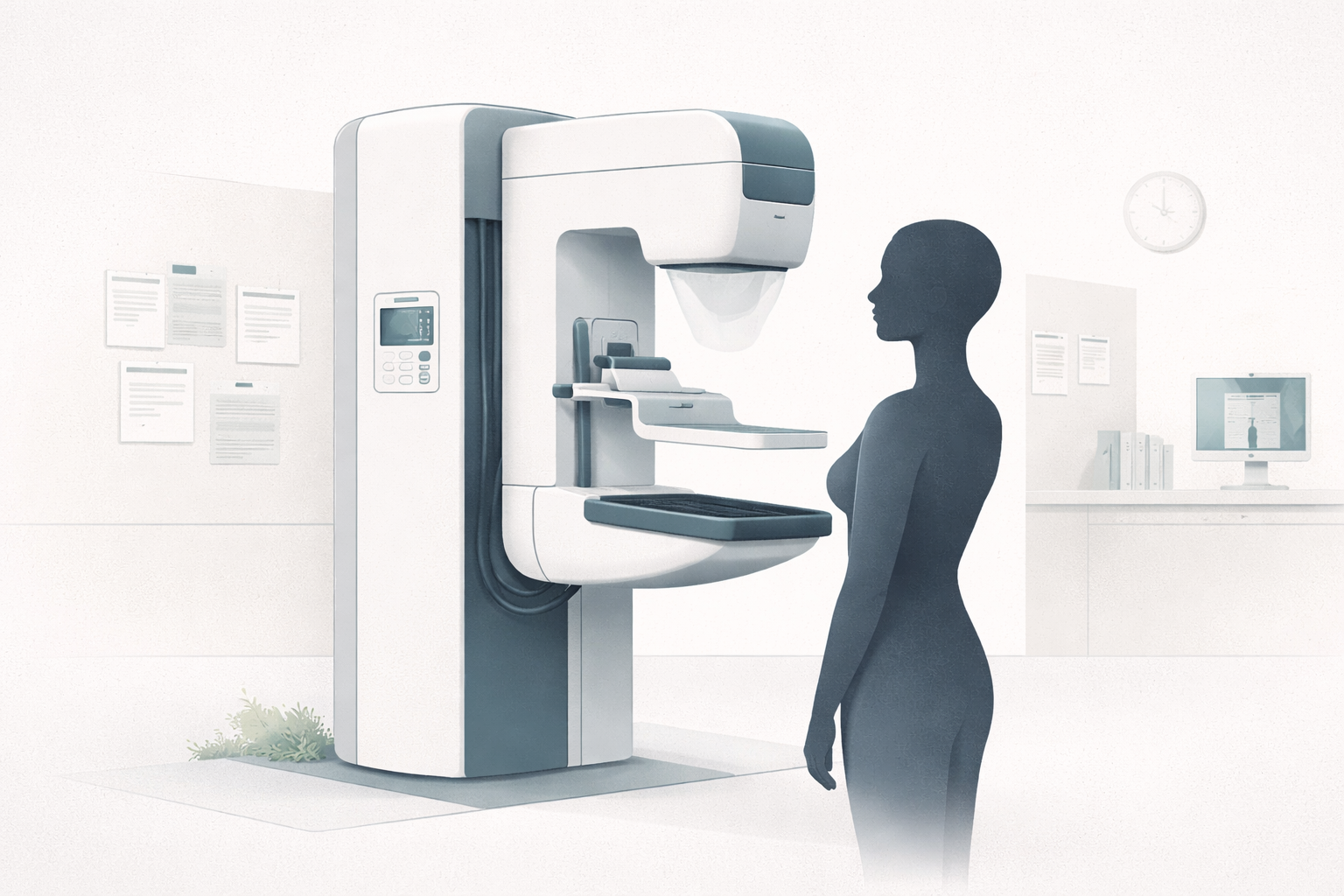
La mamografía como prueba de cribado: principios de Wilson y Jungner, validez estadística, la diferencia entre signo y patología, regulación y el papel de la IA en la lectura.
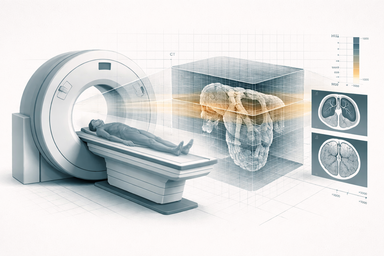
Reconstrucción, vóxeles, unidades Hounsfield y usos clínicos de la tomografía computarizada.
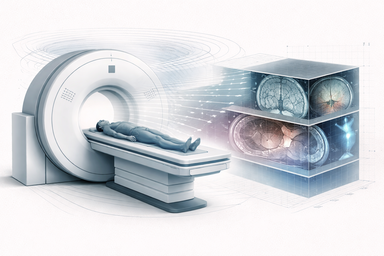
Señal, contraste, secuencias, imagen funcional y complementariedad clínica de la resonancia magnética.
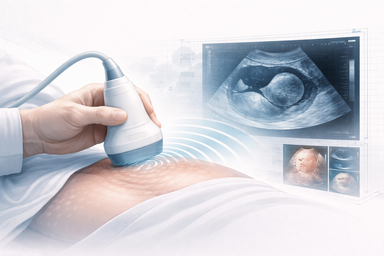
Tiempo real, inocuidad relativa, embarazo, pediatría y guía de procedimientos en una de las modalidades más versátiles de la imagen médica.
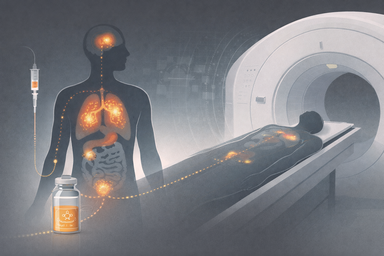
Imagen funcional, radiofármacos, vida media e indicaciones metabólicas de una técnica nuclear tomográfica y precisa.
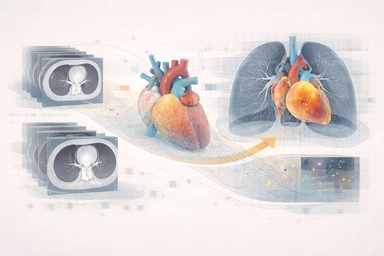
Cómo una imagen médica pasa de ser dato bruto a segmentación, registro, cuantificación y herramienta clínica, y qué software hace posible ese recorrido.
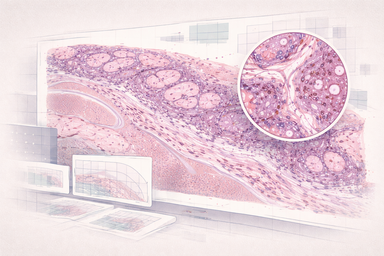
De la piel y el tejido visible a la histología digital: contraste, secciones, resolución e inteligencia artificial en imágenes que ya no son radiológicas, pero siguen siendo físicas y médicas.

La imagen médica como red de profesionales, sistemas, archivo, interoperabilidad y trabajo longitudinal, no solo como una máquina que produce imágenes.
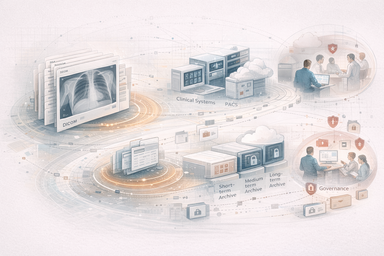
DICOM, metadatos, estadística, FAIR, ciclo de vida del dato y la convivencia entre sistemas clínicos, científicos, administrativos y de archivo en el hospital moderno.
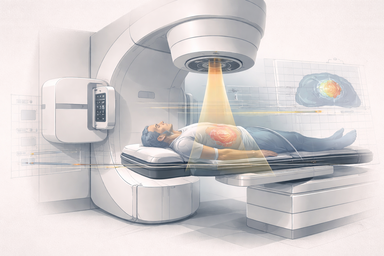
Cómo la física pasa de ver a tratar: volúmenes objetivo, órganos de riesgo, planificación, DVH, verificación, control de máquinas y el papel estructural del físico médico.
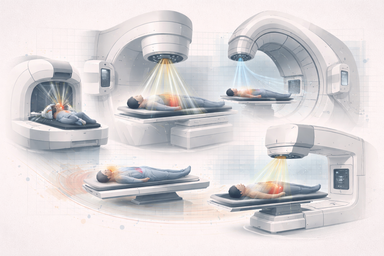
Acumulación de dosis, isocentro, conformación, electrones, fotones, Gamma Knife y protonterapia en la familia de tratamientos que entregan radiación desde fuera del paciente.
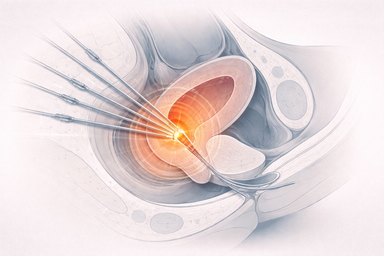
Fuentes radiactivas de corto alcance, tiempos y posiciones de permanencia, aplicadores, agujas y una forma muy localizada de dibujar dosis sin punto de entrada externo.
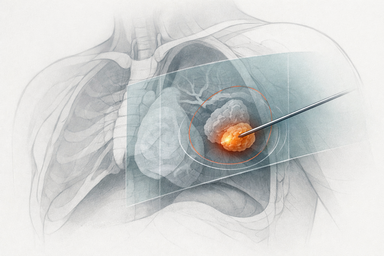
Imagen guiada en tiempo clínico: C-arms, fluoroscopía, cámaras gamma, Compton, radioterapia intraoperatoria y el problema de la correspondencia geometría-acción.
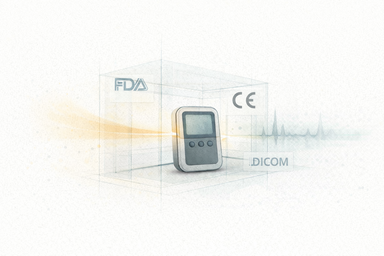
Diseño, verificación, regulación y tipos de dispositivos donde el expertise del físico médico va más allá del hospital: investigación, industria, auditoría y desarrollo de equipos.

Modelos geométricos, fantomas, calibración conjunta RX-óptica, controles numéricos y evaluación de exactitud en sistemas de guiado intervencionista.

Validación de dispositivos y protocolos, ensayos multicéntricos, producción de evidencia y difusión científica: el físico médico como investigador estructural, no como colaborador ocasional.

Notas de trabajo sobre complejidad sanitaria, continuidad asistencial, IA, industria, mantenimiento y el lugar singular de la física médica dentro de physics.i-do.science.