El TAC
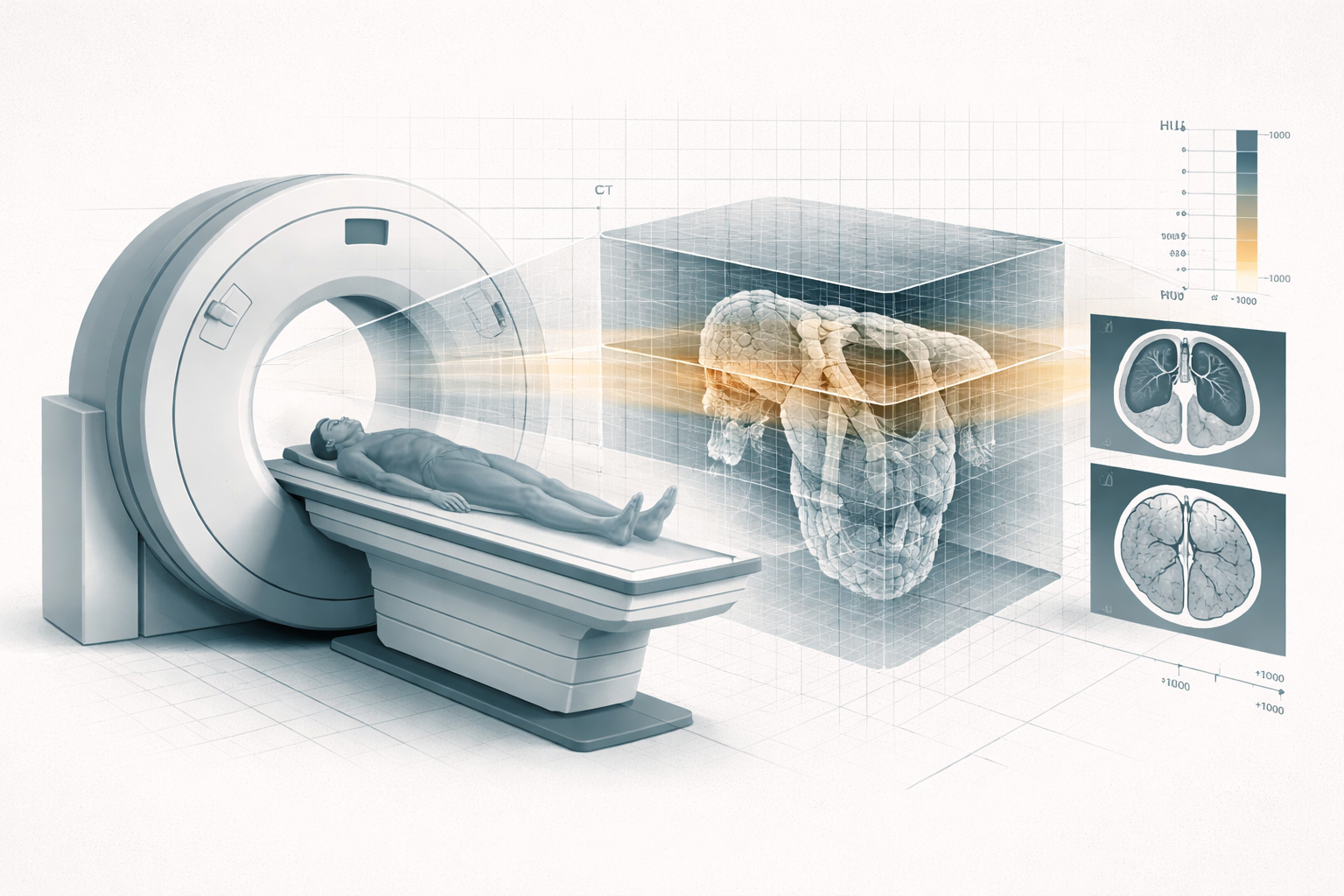
El TAC es una técnica de uso clínico habitual cuya interpretación requiere entender cómo se adquieren y reconstruyen los datos. Se pide un TAC, se reconstruye una imagen y aparecen cortes del cuerpo con una naturalidad que hace olvidar lo extraño del proceso. El TAC no es una extensión directa de la radiografía, sino una técnica basada en reconstrucción volumétrica a partir de múltiples proyecciones.
La radiografía proyecta. El TAC reconstruye.
Y esa diferencia importa mucho.
1. Reconstrucción volumétrica a partir de proyecciones
La radiografía convencional integra atenuaciones a lo largo de una línea del haz y nos devuelve una proyección. El TAC hace otra cosa. Adquiere múltiples proyecciones desde muchos ángulos y, a partir de ellas, resuelve un problema inverso: reconstruir la distribución espacial de la atenuación dentro del cuerpo.
Por eso, más que de una simple deconvolución en sentido coloquial, conviene hablar de una reconstrucción matemática a partir de proyecciones. Históricamente esto pasó por la retroproyección filtrada y hoy convive con reconstrucciones iterativas y otras estrategias computacionales más sofisticadas. Pero la idea fundamental sigue siendo la misma:
- se miden muchas proyecciones,
- se ordenan matemáticamente,
- y se reconstruye un volumen.
Ese volumen está formado por vóxeles.
Y eso ya es una novedad importante. Cada vóxel representa un pequeño elemento de volumen situado en unas coordenadas concretas del espacio y asociado a un valor escalar. No es solo “un píxel en tres dimensiones”; es una forma de organizar la información física del interior del cuerpo con localización espacial explícita.
2. El vóxel y el número Hounsfield
Si en radiografía el contraste ya dependía de la atenuación, en TAC eso se vuelve aún más central. El valor reconstruido de cada vóxel se expresa de manera estandarizada mediante las unidades Hounsfield, que son una transformación del coeficiente de atenuación relativo respecto al agua.
Esa escala tiene una ventaja enorme: le da al clínico y al físico una forma razonablemente estable de hablar de densidades radiológicas.
De forma muy simplificada:
- el aire cae cerca de valores muy bajos;
- el agua se toma como referencia;
- el hueso compacto sube a valores altos;
- y los distintos tejidos blandos ocupan zonas intermedias.
Eso no convierte al TAC en una lectura directa y perfecta de composición tisular, pero sí lo vuelve una técnica extraordinariamente útil para ordenar el interior del cuerpo según propiedades físicas relacionadas con la atenuación.
El resultado es potente porque une dos cosas:
- coordenadas espaciales;
- y una magnitud física escalar asociada a cada punto del volumen.
3. Fidelidad geométrica y artefactos
Una de las grandes virtudes del TAC es que, comparado con otras modalidades, ofrece una representación geométrica bastante fiel del cuerpo. Esa es una de las razones por las que resulta tan útil en contextos donde la localización importa mucho.
Aquí conviene, sin embargo, no exagerar.
El TAC presenta artefactos asociados a reconstrucción, espectro, movimiento y calibración, con menor sensibilidad a ciertas distorsiones propias de la generación de señal que otras modalidades como resonancia o ultrasonido.
En resonancia magnética pueden aparecer deformaciones ligadas a inhomogeneidades del campo, susceptibilidad magnética o ciertas secuencias. En ultrasonidos, la velocidad del sonido asumida, la ventana acústica y múltiples fenómenos de propagación afectan a la representación final. En PET el problema es otro: no tanto una geometría anatómica fina, sino la relación entre señal funcional, resolución limitada, corrección de atenuación, ruido y cuantificación.
El TAC, en cambio, trabaja con una física más directamente ligada a la atenuación de rayos X y produce una geometría anatómica muy robusta para muchísimos usos.
Los artefactos forman parte del comportamiento del sistema.
También en TAC existen:
- artefactos por metal,
- endurecimiento del haz,
- movimiento,
- ruido,
- efectos parciales,
- y errores ligados a reconstrucción o calibración.
En la práctica clínica, su estabilidad geométrica permite localizar, medir y planificar con precisión en muchos escenarios.
4. Dosis y justificación
Este rendimiento implica el uso de dosis de radiación superiores a la radiografía convencional.
El TAC utiliza radiación ionizante y, en general, requiere dosis más altas que la radiografía convencional. La razón es bastante comprensible: no estamos haciendo una sola proyección, sino muchas, y además queremos suficiente señal como para reconstruir un volumen con utilidad clínica.
El uso del TAC se rige por criterios de justificación y optimización.
No se solicita por calidad visual aislada. Se pide cuando la información adicional que aporta compensa de forma clara la exposición.
Ese equilibrio depende de la indicación, de la región anatómica, de la edad del paciente, del protocolo, del uso o no de contraste y del contexto clínico. En pacientes pediátricos, por ejemplo, la prudencia dosimétrica es especialmente importante. En traumatismo grave, en cambio, la velocidad diagnóstica puede justificar de forma clarísima el uso.
La evaluación relevante no es solo comparar niveles de dosis. La pregunta correcta es si el TAC está bien indicado y bien optimizado.
5. Papel en urgencias y trauma
El TAC tiene un papel definido en urgencias y trauma.
En urgencias y trauma es muy a menudo la primera gran herramienta de rescate. No porque sea la más elegante sobre el papel, sino porque combina cosas difíciles de reunir al mismo tiempo:
- rapidez;
- cobertura anatómica amplia;
- fidelidad geométrica;
- buena visualización de hueso;
- detección robusta de hemorragias y lesiones agudas;
- y capacidad de ordenar decisiones muy deprisa.
En sospecha de hemorragia cerebral aguda, politrauma, fracturas complejas, lesiones torácicas o abdominales y múltiples escenarios de emergencia, el TAC tiene una ventaja operativa enorme. En muchos escenarios es la primera técnica que permite clasificar la urgencia clínica y orientar la toma de decisiones.
Esto explica decisiones clínicas habituales: por qué, después de una caída o ante un cuadro neurológico agudo, muchas veces se hace primero un TAC aunque el paciente imagine que la resonancia “debería ser mejor”. La respuesta no es que la resonancia sea peor en general, sino que el TAC encaja mejor en ese protocolo inicial. Es rápido, está más disponible, tolera mejor la urgencia y permite ver muy bien hemorragias, fracturas y otras lesiones agudas donde el tiempo importa muchísimo.
En sospecha de ictus, además, el TAC tiene un papel crítico porque ayuda a distinguir con rapidez entre infarto isquémico y hemorragia intracraneal, dos procesos que exigen decisiones muy distintas. Con contraste, y en particular mediante angio-TAC, también puede visualizar el árbol vascular y detectar oclusiones, estenosis, aneurismas o malformaciones vasculares. Esa capacidad de separar parénquima, sangre y vaso en muy poco tiempo es una de las razones por las que el TAC sigue siendo una herramienta central en neurología urgente.
La selección de técnica depende de la pregunta clínica, el tiempo disponible y el contexto operativo.
6. Velocidad de exploración y organización clínica
Otra de las razones por las que el TAC ha ganado tanto terreno es organizativa.
Comparado con la resonancia, suele implicar:
- exploraciones más rápidas;
- menos ocupación por paciente;
- menos sensibilidad a ciertas limitaciones logísticas;
- y una integración muy eficaz en flujos urgentes y hospitalarios intensos.
No sustituye a la resonancia en indicaciones donde esta ofrece mejor caracterización de tejido blando. La resonancia sigue siendo superior en muchas preguntas de tejido blando, sistema nervioso, médula, articulaciones o caracterización funcional. El TAC combina velocidad, disponibilidad y rendimiento anatómico adecuados para múltiples escenarios clínicos.
En un sistema sanitario real, esa diferencia importa mucho. No se comparan solo modalidades; se comparan también tiempos de sala, accesibilidad, listas de espera, necesidad de sedación en algunos contextos y capacidad del sistema para absorber demanda.
7. Escalas de equipo y cobertura anatómica
Otra virtud del TAC es que no existe como una única máquina ideal. Existe como familia de equipos que se ha ido adaptando a escalas clínicas muy distintas.
Hay TACs pequeños o de campo más limitado que han ganado terreno en odontología y en otras aplicaciones muy localizadas. Ahí el interés no está en cubrir todo el cuerpo, sino en ofrecer alta resolución espacial en regiones pequeñas con equipos más contenidos y flujos específicos.
En el otro extremo están los TACs de cobertura mucho mayor, incluidos los estudios de cuerpo entero cuando el contexto lo exige. Pero incluso ahí hay límites físicos y prácticos: tamaño corporal del paciente, geometría del gantry, calidad de señal, artefactos, dosis y capacidad de reconstrucción. La morfología real del paciente sigue importando; la técnica no flota por encima del cuerpo.
Y hay además un tercer desplazamiento interesante: el TAC en veterinaria y en investigación animal. La mejora de detectores, electrónica, reconstrucción y costes de equipo ha permitido extender tecnologías de tomografía a ámbitos que antes eran mucho menos accesibles. Esto no significa que todo TAC sea barato, ni mucho menos, pero sí que la miniaturización relativa y la maduración tecnológica han ampliado mucho el territorio de uso.
8. Oncología y estadificación
El TAC es una herramienta central en oncología, aunque no siempre en el mismo papel.
Sirve para:
- ayudar al diagnóstico;
- valorar extensión;
- estadificar;
- planificar biopsias;
- monitorizar respuesta;
- detectar recurrencia;
- y apoyar decisiones terapéuticas.
En cáncer de mama conviene ser precisos. El TAC no es la herramienta estándar de cribado ni la técnica principal de detección inicial en población general; ahí la mamografía sigue ocupando el lugar central. Pero sí puede tener un papel importante en extensión de enfermedad, estadificación, valoración de complicaciones y planificación terapéutica en ciertos escenarios.
Una técnica puede ser útil sin ser la primera elección en todas las fases del proceso clínico.
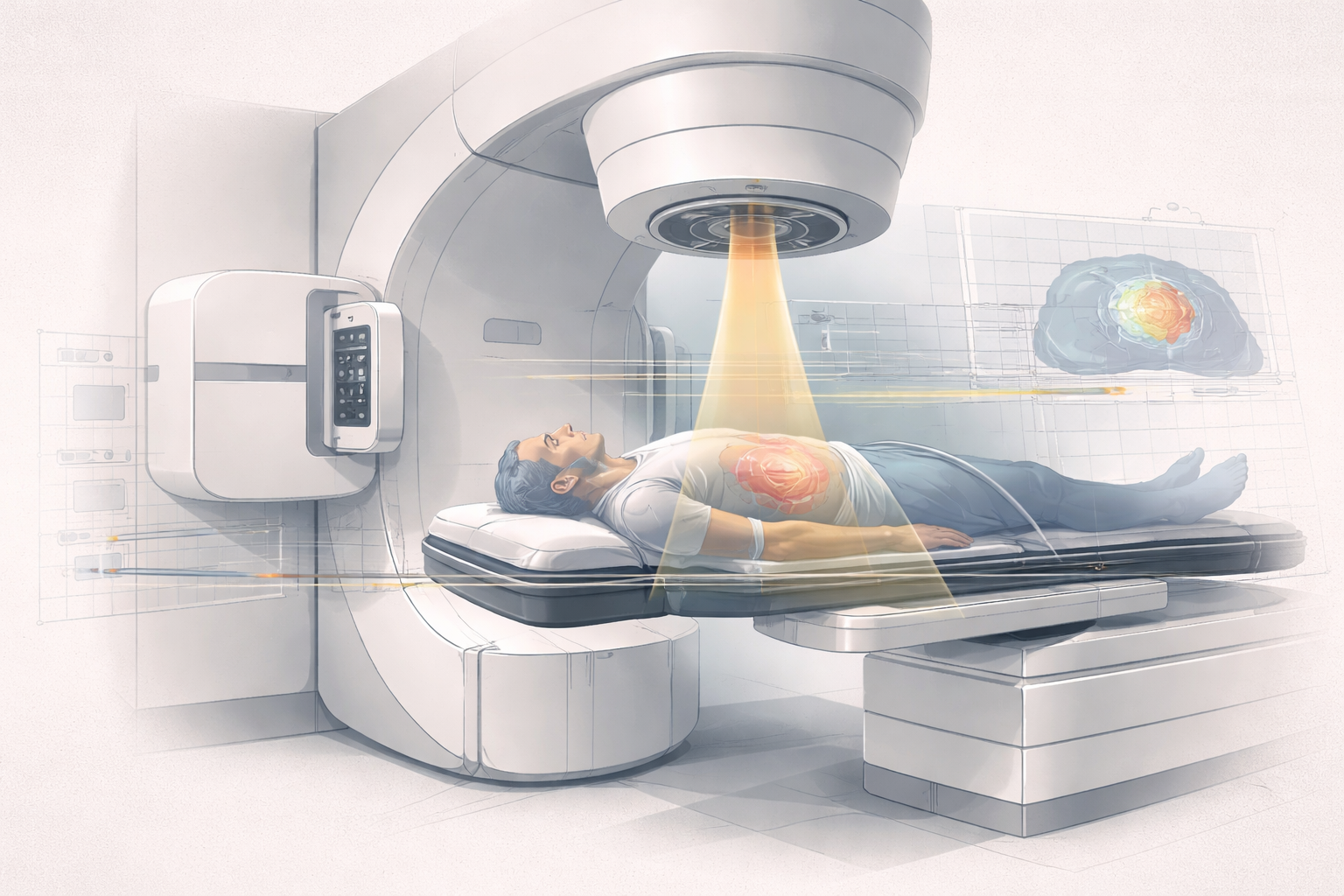
9. TAC y planificación radioterápica
Si hay un terreno donde la física del TAC se vuelve especialmente estructural, es la radioterapia.
La razón es profunda y bastante simple: el TAC trabaja con atenuación de rayos X, y la radioterapia externa con fotones también depende críticamente de cómo la materia atenúa, dispersa y modifica el haz. Esa afinidad física hace que el TAC sea la base natural de muchísima planificación radioterápica.
El TAC permite:
- definir geometría del paciente;
- localizar volúmenes y órganos de riesgo;
- asignar densidades relativas;
- alimentar cálculos dosimétricos;
- y construir una base anatómica coherente para planificar tratamiento.
Aquí el número Hounsfield deja de ser solo un dato bonito de imagen. Se convierte en una pieza práctica del paso desde la visión al tratamiento.
El TAC se utiliza como modalidad de referencia para la planificación anatómico-dosimétrica en radioterapia. Otras modalidades, como resonancia o PET, aportan información complementaria valiosísima y cada vez están más integradas mediante registro, fusión o incluso flujos más avanzados. El TAC proporciona geometría robusta y magnitudes físicas utilizables para cálculo de dosis.
La literatura técnica sobre simuladores TAC en radioterapia lo formula de forma bastante clara: el TAC aporta la información anatómica, geométrica y de densidad relativa necesaria para la planificación de precisión y para los cálculos de dosis, mientras que otras modalidades ayudan sobre todo a mejorar caracterización, delineación y contexto biológico. Incluso cuando aparecen sistemas nuevos, como soluciones espectrales con aprobación específica para uso en oncología radioterápica, lo que se ve es una ampliación del TAC clínico, no su sustitución por otra modalidad de base.
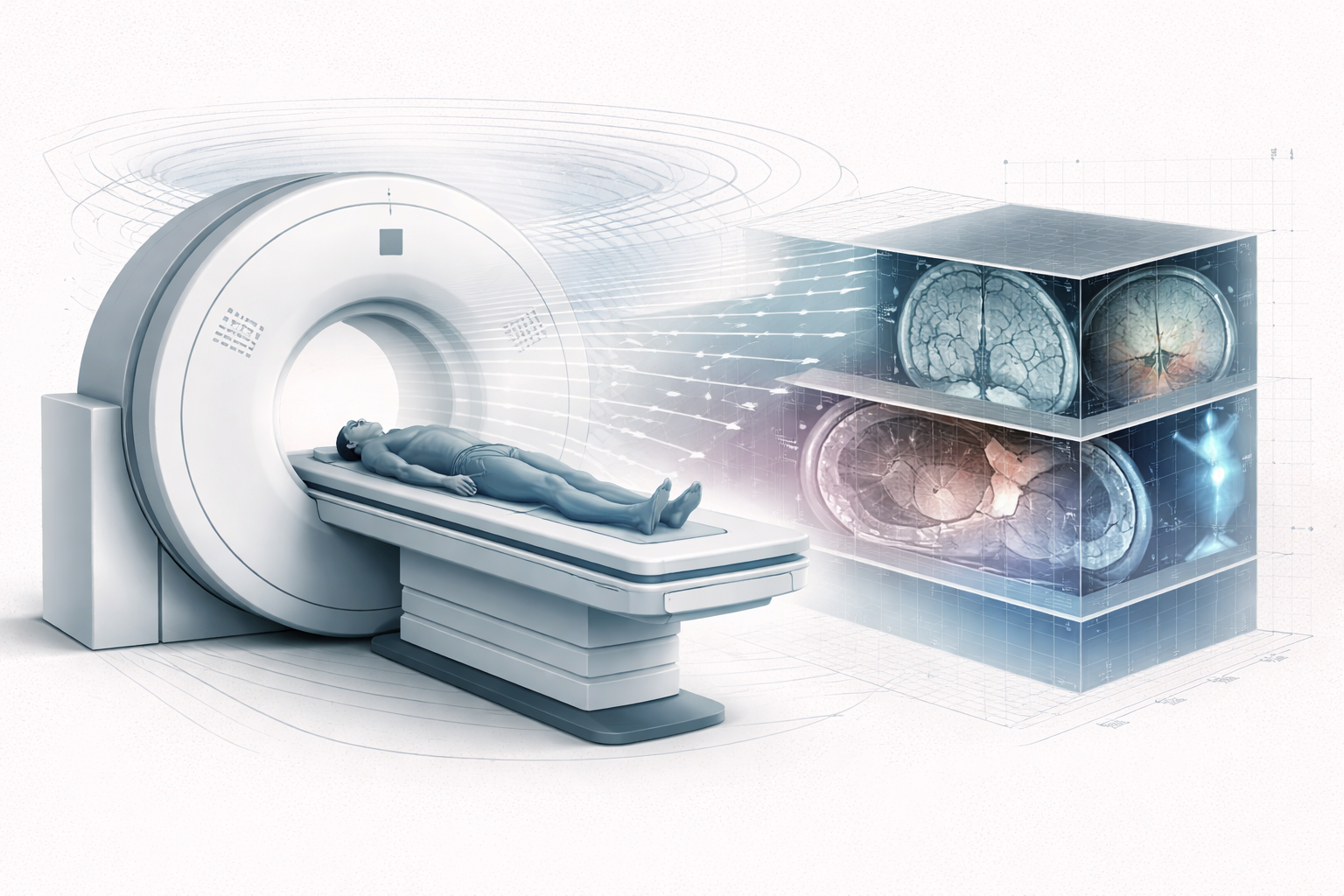
10. TAC 4D y movimiento respiratorio
Hay además una extensión muy importante del TAC que merece mencionarse, sobre todo cuando uno piensa en tórax, respiración y radioterapia: el TAC 4D.
Aquí la idea no es solo reconstruir un volumen, sino reconstruirlo teniendo en cuenta el movimiento en el tiempo, muy a menudo ligado al ciclo respiratorio. El objetivo no es hacer una película bonita del cuerpo, sino entender cómo se desplazan tumores y órganos cuando el paciente respira o cuando ciertas estructuras cambian de posición durante la adquisición.
En radioterapia y en imagen torácica permite:
- estimar movimiento tumoral;
- definir márgenes más realistas;
- mejorar planificación en lesiones móviles;
- y reducir, cuando el flujo está bien diseñado, parte de la incertidumbre geométrica asociada a tratar un blanco que nunca está completamente quieto.
El TAC 4D mantiene la base física del TAC convencional. Sigue trabajando con atenuación, reconstrucción y volumen. Pero añade una dimensión temporal que lo vuelve mucho más sensible al problema del movimiento. La adaptación de la técnica responde a necesidades específicas del uso clínico, especialmente en presencia de movimiento.
11. Cambio de representación anatómica
El TAC cambia la representación anatómica al pasar de proyección a volumen reconstruido.
La radiografía proyecta el cuerpo. El TAC lo organiza en volumen.
Eso cambia la relación entre imagen y anatomía, entre localización y medida, entre detección y planificación. Cambia también la forma en que una técnica de imagen se inserta en un sistema sanitario: ya no solo ayuda a sospechar, sino que ayuda a situar, comparar, cuantificar y decidir.
Y quizá por eso el TAC se volvió tan central tan deprisa. Porque logró unir en una misma técnica:
- física comprensible,
- reconstrucción matemática potente,
- utilidad clínica inmediata,
- robustez geométrica,
- y una versatilidad que va desde el rescate urgente hasta la planificación oncológica.
12. Resumen técnico
El TAC permite integrar varios conceptos fundamentales de física médica porque deja ver a la vez varias capas del problema.
Deja ver la física de la atenuación. La matemática de la reconstrucción. La ingeniería del detector y del gantry. La organización del flujo clínico. La dosimetría. Y la pregunta, siempre decisiva, de para qué se necesita exactamente esa imagen.
El TAC presenta artefactos, implica exposición a radiación ionizante y no sustituye a otras modalidades como resonancia, ultrasonido o PET.
La selección de modalidad depende de la física implicada, el coste, el riesgo y la indicación clínica.
Dentro de las técnicas de imagen, el TAC proporciona una base volumétrica útil para diagnóstico, planificación y seguimiento clínico.
Relacionado
Para ampliar
- FDA - What is Computed Tomography?
- FDA - Computed Tomography (CT)
- FDA - What are the Radiation Risks from CT?
- NCI - Computed Tomography (CT) Scans and Cancer Fact Sheet
- CPQR Technical Quality Control Guidelines for CT Simulators
- Trimodality PET/CT/MRI and Radiotherapy: A Mini-Review
- Spectral CT System Gets FDA Clearance for Radiation Oncology Use
- FDA Recognized Consensus Standards: Radiation Therapy Simulation System
- eCFR 21 Part 1020 - Performance Standards for Ionizing Radiation Emitting Products