Los ultrasonidos
Los ultrasonidos ocupan un lugar muy extendido dentro de la imagen médica. Están presentes en urgencias, consulta, obstetricia, pediatría, vascular, músculo-esquelético, procedimientos guiados, cama del paciente y dispositivos portátiles.
Eso no ocurre por casualidad. Ocurre porque los ultrasonidos resuelven muy bien una combinación rara de problemas: son rápidos, relativamente baratos, portátiles, no usan radiación ionizante y permiten ver en tiempo real. Esa última expresión, “en tiempo real”, es seguramente la clave de su personalidad clínica.
1. Origen e inventores
Como en casi toda la imagen médica, aquí también merece la pena poner algunos nombres propios. La base física remota está en la piezoelectricidad, descrita por Pierre y Jacques Curie, sin la cual no se entiende bien cómo un transductor puede emitir y recibir ondas ultrasónicas. Más tarde, el desarrollo de sistemas acústicos en navegación y sonar, con figuras como Paul Langevin, ayudó a convertir esa física en tecnología práctica de emisión y detección.
El salto hacia medicina fue más gradual y menos limpio que en rayos X. Hubo exploraciones tempranas en la primera mitad del siglo XX, pero suele citarse a Karl Dussik como uno de los pioneros en el intento de aplicar ultrasonidos al cuerpo humano. Después llegarían desarrollos instrumentales y clínicos mucho más sólidos, y aquí aparece un nombre especialmente importante: Ian Donald, cuya contribución fue decisiva para llevar la ecografía a obstetricia y ginecología y convertirla en una herramienta clínica con identidad propia.
Eso explica que la modalidad no naciera de un único salto tecnológico, sino de una convergencia entre física, instrumentación, sonar, transductores y práctica clínica.
2. Definición física de la modalidad
La ecografía no trabaja con rayos X ni con campos magnéticos intensos. Trabaja con ondas mecánicas. El transductor emite ultrasonidos, esas ondas se propagan por el cuerpo, encuentran interfaces entre tejidos con distintas propiedades acústicas y vuelven al sistema en forma de ecos. A partir del tiempo de vuelo, la amplitud y otras características de la señal reflejada, el equipo reconstruye una imagen.
La idea física está emparentada con el sonar: emitir, esperar, recibir el eco y reconstruir distancia y estructura a partir de esa información. La imagen final depende de la frecuencia usada, del acoplamiento con la piel, de la geometría del haz, de la atenuación, de la reflexión, de la dispersión, del procesado y, de forma muy especial, del operador.
Ese último punto no es menor. El ultrasonido no es solo una técnica de adquisición. Es también una técnica de exploración. La mano que coloca el transductor, el ángulo con que lo mueve, la presión que ejerce, la región anatómica que decide perseguir y la experiencia con la que interpreta lo que aparece son parte del sistema.
3. Seguridad y límites físicos
Frente a radiografía, TAC, mamografía o PET, los ultrasonidos tienen una ventaja muy clara: no utilizan radiación ionizante. Por eso son especialmente valiosos cuando conviene evitar exposición innecesaria, por ejemplo en embarazo, en población pediátrica o en seguimientos repetidos.
Esa inocuidad relativa explica una parte muy importante de su expansión clínica. Pero conviene no pasarse tampoco al otro extremo y tratarlos como si fueran energía físicamente irrelevante. La FDA recuerda que el ultrasonido diagnóstico se considera generalmente seguro cuando se usa de forma prudente y por profesionales entrenados, pero también reconoce que la energía ultrasónica puede producir efectos biológicos como calentamiento tisular y, en ciertos contextos, cavitación. En la práctica clínica habitual, esto no convierte a la ecografía en una técnica problemática como lo son las ionizantes, pero sí justifica una idea muy sana: usarla con criterio médico y no como entretenimiento tecnológico.
Por eso mismo se desaconseja su uso con fines no médicos, por ejemplo los famosos recuerdos fetales sin indicación clínica. En ecografía también vale el principio de prudencia: la seguridad no significa banalidad.
4. Aplicaciones en embarazo y pediatría
Si hay un lugar donde la ecografía se ha vuelto casi sinónimo de cuidado clínico, es el embarazo. Y hay buenas razones para ello.
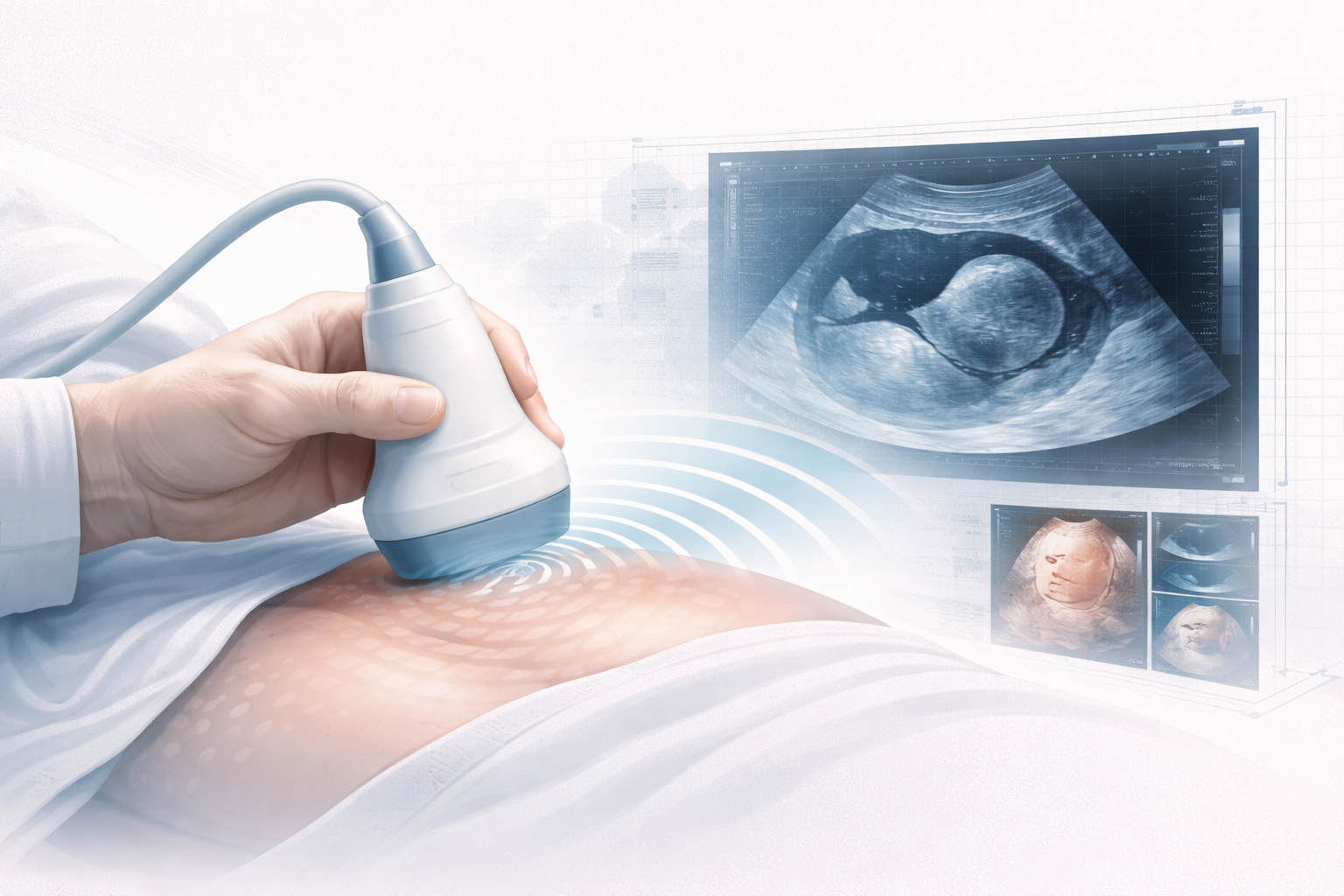
La ecografía obstétrica permite seguir el desarrollo fetal, valorar edad gestacional, número de fetos, posición, placenta, líquido amniótico, crecimiento y bienestar. Además puede incorporar Doppler para estudiar flujos en cordón, placenta o ciertos vasos fetales. Todo esto sin radiación ionizante, con gran disponibilidad y con una tolerancia excelente por parte de la paciente.
El término preciso aquí es precisamente ese: obstetricia. Y dentro de la imagen médica, la ecografía obstétrica es probablemente uno de los ejemplos más claros de modalidad preferente por equilibrio entre seguridad, accesibilidad y utilidad clínica.
Lo mismo ocurre en gran parte de la pediatría. Cuando el cuerpo es pequeño, los tejidos están cerca, se quiere evitar radiación y además se necesita una técnica dinámica, la ecografía gana mucho terreno. Caderas neonatales, abdomen pediátrico, sistema urinario, partes blandas, fontanelas mientras aún están abiertas, apendicitis en muchos circuitos, masas superficiales, testículo, control vascular. En todos esos escenarios la ecografía ofrece una combinación muy difícil de igualar.
Y hay además una cuestión práctica importante: en niños y en gestantes el sistema sanitario tiende, con razón, a priorizar modalidades sin ionización cuando la pregunta clínica puede responderse así. Eso convierte a los ultrasonidos en una técnica no solo útil, sino estratégicamente preferente en muchísimos protocolos.
5. Adquisición en tiempo real
Ni el TAC ni la resonancia, en su forma habitual, tienen exactamente esta relación con el tiempo. La ecografía sí.
Eso cambia mucho el tipo de medicina que permite hacer. No solo muestra anatomía; muestra movimiento. Movimiento de válvulas cardíacas, latido fetal, flujo sanguíneo, deslizamiento pleural, movilidad de tendones, compresión de vasos, desplazamiento de estructuras con la respiración, respuesta a la presión de la sonda.
Aquí la imagen deja de ser un objeto estático y se convierte en parte de una exploración viva. Esa es una de las razones por las que la ecografía resulta tan poderosa en consulta y en cama del paciente. Permite preguntar y mirar casi al mismo tiempo.
También por eso es una técnica ideal para guiar procedimientos:
- punciones;
- drenajes;
- biopsias;
- accesos vasculares;
- bloqueos;
- control de algunas maniobras intervencionistas;
- y ciertos apoyos en radioterapia o braquiterapia cuando interesa seguir geometría y volumen en directo.
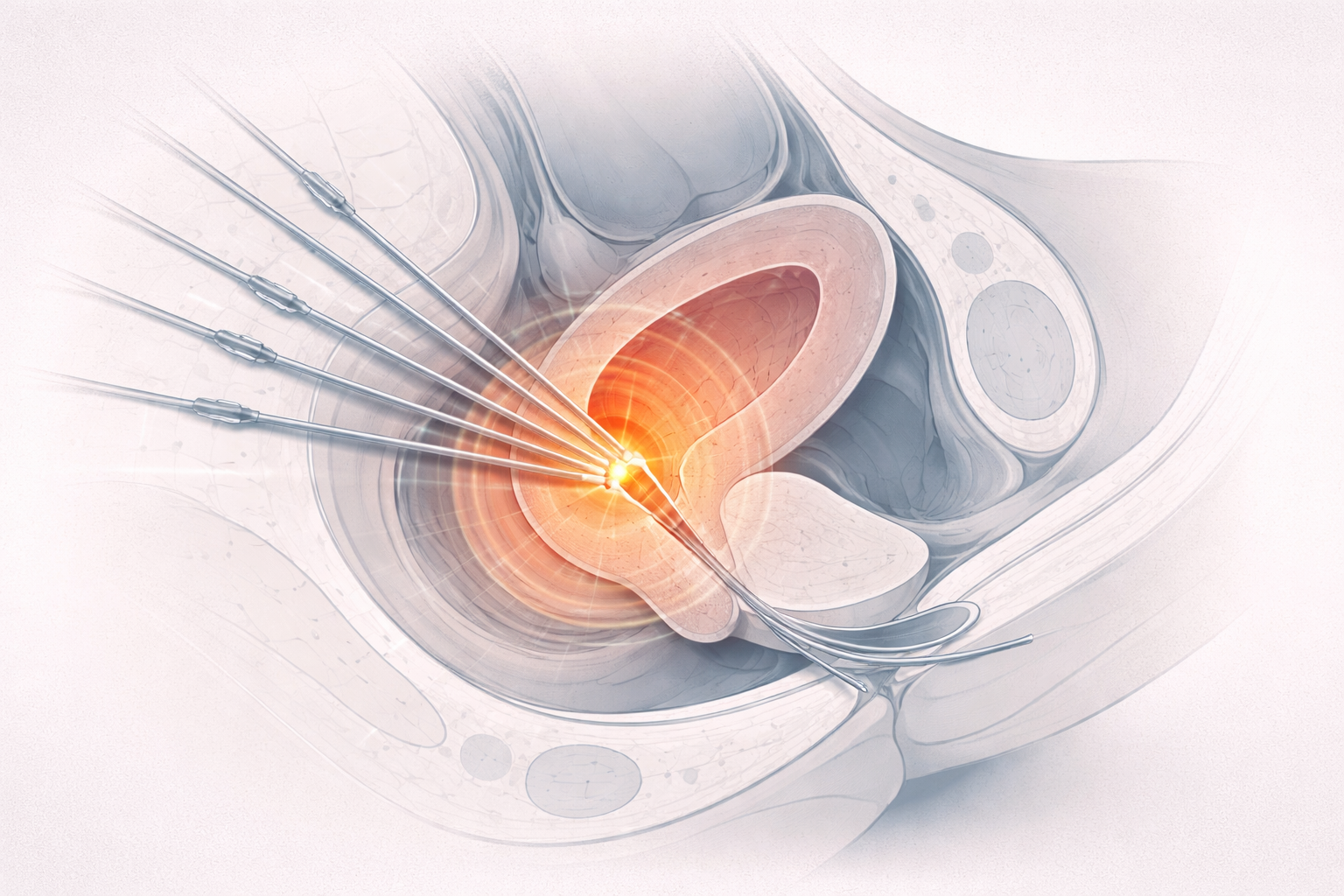
Aquí merece citarse de forma explícita la ecografía transrectal en próstata. No es el ejemplo más popular fuera del entorno clínico, pero sí uno muy importante. La vía rectal permite acercar mucho el transductor a la glándula prostática y obtener una visualización muy útil para estimar volúmenes, guiar biopsias, apoyar procedimientos y, en ciertos contextos, ayudar a planificación o reconstrucción geométrica en radioterapia y braquiterapia.
Eso no significa que la ecografía transrectal sea la técnica reina para todo lo prostático. La resonancia ha ganado muchísimo peso en caracterización y planificación diagnóstica avanzada. Pero la vía transrectal sigue teniendo un valor muy claro cuando interesa proximidad, guía y relación inmediata con el procedimiento.
Además, es un buen ejemplo de algo que a veces se olvida cuando se habla de ecografía como si siempre fuera una prueba cómoda y casi trivial. Algunas exploraciones son bien toleradas y muy sencillas; otras, como las rectales o ciertas endocavitarias, pueden requerir una preparación más cuidadosa y, según el procedimiento concreto, analgesia o sedación ligera. Eso vuelve a recordar una idea importante: los ultrasonidos son una modalidad inocua en términos ionizantes, sí, pero su experiencia clínica real depende mucho del acceso anatómico y del uso que se haga de ella.
Un ejemplo especialmente útil es el uso rectal en radioterapia para reconstrucción de volúmenes prostáticos: no es el uso más popular para el gran público, pero sí muestra una verdad importante. La ecografía no compite solo como modalidad de diagnóstico. También compite como modalidad de guiado y seguimiento geométrico.
6. Ventanas acústicas y límites anatómicos
La ecografía es fantástica cuando la pregunta clínica encaja con su física. Y muy frustrante cuando no encaja.
Ve muy bien:
- tejidos blandos superficiales;
- estructuras líquidas;
- vesícula y vías biliares en muchos contextos;
- riñón y vejiga;
- estructuras pélvicas;
- partes blandas y musculoesquelético;
- corazón con ecocardiografía;
- vasos con Doppler;
- y multitud de situaciones donde interesa una exploración dinámica.
Pero tiene límites claros:
- el hueso bloquea o dificulta mucho el paso del sonido;
- el aire complica enormemente la imagen;
- la obesidad puede degradar penetración y calidad;
- no todas las ventanas acústicas son buenas;
- la reproducibilidad depende mucho del operador;
- y la imagen puede ser muy sensible a artefactos y a la forma concreta de explorar.
Ese es el gran contraste con TAC y RM. La ecografía puede ser más inmediata y más inocua, pero no ofrece una visión geométrica universalmente estable del cuerpo. Es una modalidad profundamente dependiente del acceso acústico y de la mano que pregunta.
7. Doppler y evaluación de flujo
Una de las razones por las que la ecografía ha crecido tanto es que no se limita a enseñar forma. También puede enseñar flujo.
Con técnicas Doppler se puede evaluar movimiento de sangre en arterias y venas, direcciones de flujo, velocidades relativas y patrones hemodinámicos. Eso la vuelve esencial en vascular, obstetricia, cardiología y muchos estudios abdominales.
Aquí vuelve a aparecer una característica muy propia del ultrasonido: su capacidad para unir estructura y comportamiento en el mismo acto exploratorio. La pregunta no es solo “qué hay ahí”, sino también “cómo se mueve”, “cómo fluye” o “cómo responde”.
Y a partir de ahí han surgido otras extensiones funcionales muy interesantes, como la elastografía, que mide o representa rigidez relativa de tejidos y resulta útil en escenarios como fibrosis hepática o caracterización de ciertas lesiones. Eso ya sitúa a la ecografía en un terreno más sofisticado del que suele imaginarse cuando se la reduce a “la prueba del embarazo y poco más”.
8. 3D y 4D
La ecografía también ha desarrollado sus propias versiones tridimensionales. La ecografía 3D permite reconstruir volúmenes a partir de adquisiciones que integran varias secciones, y la 4D añade el factor temporal, es decir, volumen en movimiento.
En obstetricia estas técnicas se han hecho muy visibles porque permiten una visualización muy reconocible del feto. Pero no conviene quedarse solo en esa dimensión casi mediática. La idea importante es otra: la ecografía puede pasar de una exploración bidimensional muy dependiente de la mano del operador a una representación volumétrica que mejora documentación, revisión y algunas mediciones.
Eso no la convierte en un TAC acústico. Tampoco le da una cuantificación universal como la de una tomografía con vóxeles calibrados. Pero sí amplía su capacidad de análisis anatómico y de seguimiento en ciertos contextos.
9. Guiado de procedimientos y portabilidad
La ecografía moderna ha ganado muchísimo terreno porque ha salido del servicio centralizado y ha entrado de lleno en el espacio clínico inmediato.
Hoy puede estar:
- en urgencias;
- en ambulancias y dispositivos móviles;
- en la consulta;
- en cuidados intensivos;
- en quirófano;
- en anestesia;
- en radiología intervencionista;
- y en escenarios remotos donde otras modalidades simplemente no llegan.
La miniaturización de transductores y equipos ha sido importantísima aquí. El ultrasonido portátil no sustituye a todos los sistemas grandes, pero cambia radicalmente el umbral de acceso a la imagen. Esto lo vuelve muy valioso en triage, valoración inicial, medicina de recursos limitados y decisiones rápidas donde ver algo ahora vale más que planificar una técnica perfecta dentro de tres horas.
10. Dependencia del operador y artefactos
Precisamente porque parece accesible, la ecografía corre el riesgo de ser infraestimada.
Es una técnica con una curva de aprendizaje real. Requiere comprender anatomía, ventanas acústicas, orientación espacial, tipos de transductor, parámetros de equipo, artefactos y límites del método. Requiere además interpretar hallazgos dentro del contexto clínico. Un mal uso de la sonda o una lectura apresurada pueden perder lesiones, crear falsas seguridades o disparar sospechas que no tocan.
Ese es uno de los retos centrales de la ecografía contemporánea: combina gran accesibilidad con fuerte dependencia del operador. Por eso necesita formación, acreditación y control de calidad.
11. Relación con otras modalidades
La ecografía no sustituye al TAC, a la RM ni a las técnicas nucleares.
- Frente al TAC, pierde cobertura anatómica global y robustez geométrica, pero gana en inocuidad, coste y tiempo real.
- Frente a la RM, pierde riqueza de contraste profundo y estabilidad de representación, pero gana en velocidad, disponibilidad y facilidad de guiado.
- Frente al PET, no ofrece metabolismo ni cuantificación funcional del mismo tipo, pero sí una exploración barata, repetible y muy integrada en el acto clínico.
En términos clínicos, su valor no depende de ser la modalidad con más cobertura anatómica o con más contraste profundo. Depende de responder bien a preguntas clínicas concretas.
12. Resumen técnico
Los ultrasonidos constituyen una modalidad estratégica por varias razones:
- no usan radiación ionizante;
- permiten adquisición en tiempo real;
- facilitan guiado de procedimientos;
- son portátiles;
- y pueden repetirse con facilidad en seguimiento.
Su valor técnico depende de ese equilibrio entre seguridad, accesibilidad, tiempo real y dependencia del operador.
Relacionado
- La radiografía
- Braquiterapia
- Radioterapia
- Visualización y procesamiento de imagen
- Personal y flujos de trabajo