IT, interoperabilidad y datos
Una imagen médica no es solo una imagen. Es también contexto, trazabilidad, identidad técnica, metadatos, flujo asistencial, responsabilidad legal, posibilidad de reutilización científica y, muy a menudo, conflicto entre sistemas que no fueron diseñados con exactamente la misma idea de lo que significa “el dato”.
Por eso este tema no puede reducirse a una frase del tipo “tenemos un fichero y lo compartimos”. En medicina, y muy especialmente en imagen médica, los datos viven dentro de un ecosistema donde importan a la vez:
- el uso clínico inmediato;
- la explotación científica y estadística;
- la seguridad del paciente;
- la interoperabilidad entre fabricantes y sistemas;
- la retención a corto, medio y largo plazo;
- la protección jurídica;
- y la sostenibilidad económica del hospital.
Esto sitúa la informática médica como una infraestructura clínica, científica y operativa, no como un soporte técnico aislado.
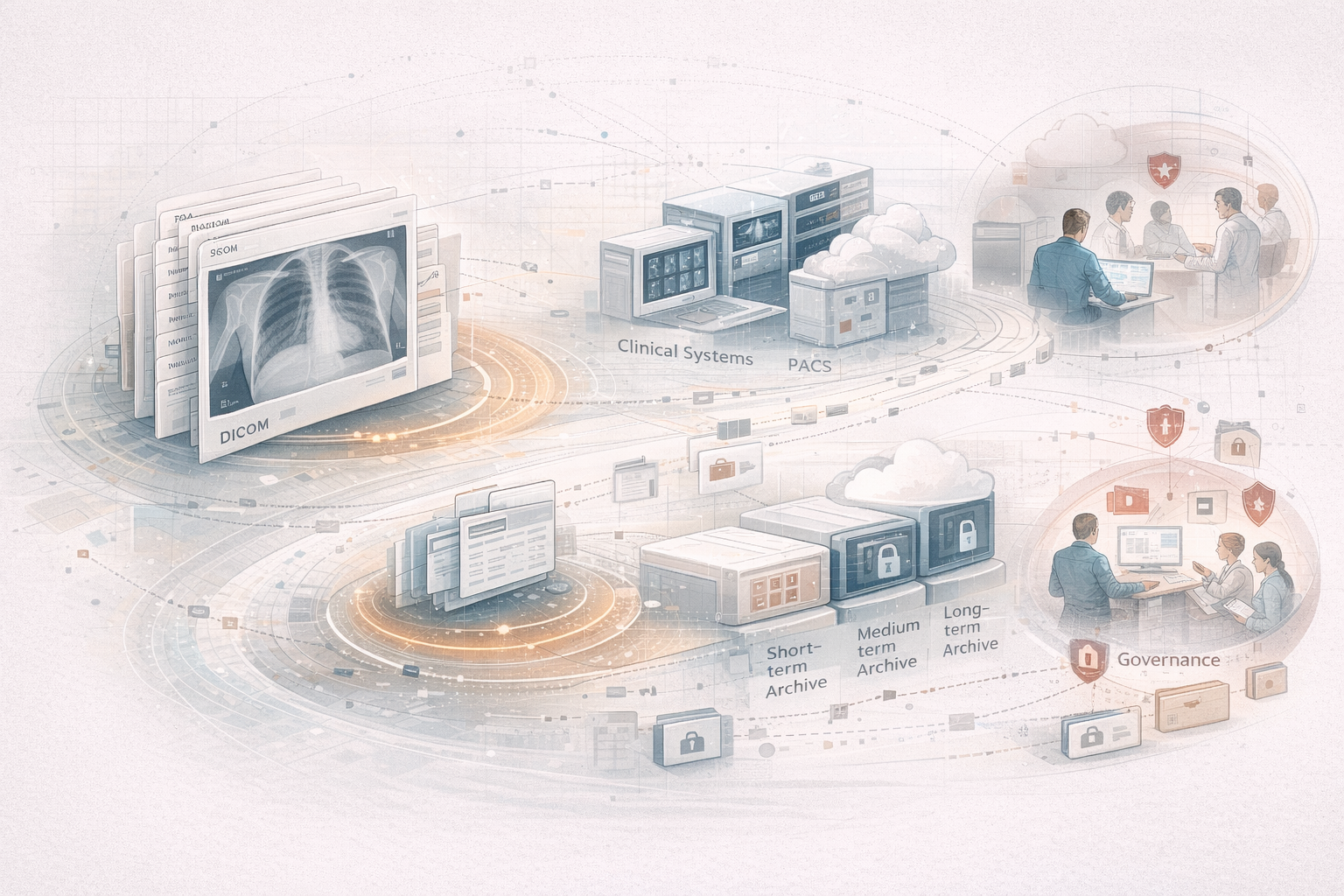
1. DICOM como estándar de imagen médica
Es necesario comenzar por una precisión básica.
DICOM (Digital Imaging and Communications in Medicine) no es solo un formato de fichero. Es el estándar de facto de la imagen médica digital y una parte central del propio mundo operativo de la imagen.
La propia organización del estándar lo define con bastante claridad: DICOM es el estándar internacional para transmitir, almacenar, recuperar, procesar, imprimir y mostrar información de imagen médica.1
Esto implica que DICOM abarca no solo el almacenamiento de datos de imagen, sino también la gestión integral de la información asociada y los servicios que habilitan su uso clínico y científico.
Eso significa que DICOM no se limita a guardar píxeles. También cubre, entre otras cosas:
- metadatos del paciente, el estudio, la serie y la adquisición;
- estructuras y objetos más ricos que una imagen aislada;
- servicios de almacenamiento;
query/retrieveo consulta y recuperación;- confirmación de almacenamiento permanente;
worklistsy parte del flujo de trabajo;- consistencia de visualización;
- impresión;
- intercambio en red;
- y hoy también servicios web y recursos renderizados en DICOMweb.23
Comparar DICOM con un PNG ignora la capa de metadatos, servicios y semántica operativa asociada a la imagen médica. Un PNG guarda una imagen plana. DICOM guarda además una gran parte del significado operativo de esa imagen dentro del sistema médico.
2. Papel de los metadatos
La intensidad por píxel no es suficiente para soportar el uso clínico del dato.
Lo que hace útil un dato clínico no es solo el contenido visible. Es también saber:
- de quién es;
- cuándo se adquirió;
- con qué equipo;
- con qué protocolo;
- en qué orientación;
- con qué parámetros;
- dentro de qué episodio asistencial;
- y con qué relación respecto a estudios previos, informes y procedimientos.
Ese contexto permite lectura clínica, comparación longitudinal, control de calidad, auditoría, entrenamiento de modelos, investigación multicéntrica y trazabilidad legal.
Y también explica por qué la limpieza de metadatos, su consistencia y su comprensión no son un capricho técnico. Son parte del valor real del sistema.
3. Uso clínico y uso científico del dato
Aquí es necesario separar dos usos distintos del dato.
Uso clínico final
Es el dato que sirve para atender a un paciente concreto:
- diagnosticar;
- comparar con previos;
- planificar tratamiento;
- revisar respuesta;
- documentar una decisión;
- y sostener el circuito asistencial real.
Uso científico y estadístico
Es el dato que sirve para aprender de muchos pacientes a la vez:
- construir cohortes;
- estimar riesgos;
- evaluar resultados;
- entrenar algoritmos;
- estudiar sesgos;
- comparar centros;
- y producir conocimiento reutilizable.
Ambos usos comparten origen, pero requieren estructuras, controles y validaciones distintas.
El dato clínico está orientado a la atención individual. El dato científico necesita agregación, limpieza, normalización, anonimización o seudonimización según contexto, control de sesgos y una comprensión mucho más explícita de limitaciones, faltantes y criterios de inclusión.
Y ahí vuelve la estadística: un dato mal entendido produce mala inferencia, aunque el fichero esté perfectamente almacenado.
4. Sesgo y reutilización científica
Un sistema puede estar impecablemente estandarizado y, aun así, ser científicamente engañoso.
La interoperabilidad no elimina por sí sola:
- sesgos de selección;
- cambios de protocolo;
- diferencias entre centros;
- poblaciones no comparables;
- errores de etiquetado;
- ni objetivos mal definidos.
Por eso, en cuanto hablamos de reutilización científica, el dato no basta con estar disponible. Hay que conocerlo.
Hay que saber:
- de dónde viene;
- para qué se recogió;
- qué sesgos arrastra;
- qué pacientes faltan;
- qué variables están medidas de forma irregular;
- y qué interpretación clínica es razonable o imprudente.
Ahí el experto sigue siendo central. No para impedir el acceso, sino para evitar que se confunda disponibilidad con comprensión.
5. Ciclo de vida del dato clínico
Los datos clínicos no nacen y mueren el mismo día.
Tienen un ciclo de vida, y ese ciclo cambia mucho según el uso.
Corto plazo
Aquí domina la operación asistencial inmediata:
- adquisición;
- validación básica;
- envío a PACS o archivo;
- lectura;
- informe;
- comparación con previos;
- y toma de decisiones clínicas.
Medio plazo
Empiezan a importar:
- seguimiento;
- revisiones longitudinales;
- auditorías;
- planificación de nuevos procedimientos;
- y reutilización clínica dentro del mismo episodio o de episodios relacionados.
Largo plazo
Aquí ya pesan:
- obligaciones de retención;
- valor médico-legal;
- recurrencias y reevaluaciones tardías;
- investigación;
- entrenamiento de modelos;
- y preservación de coherencia histórica del dato.
El almacenamiento médico requiere gestión de acceso, trazabilidad y coherencia a lo largo del tiempo.
6. PACS, VNA y acceso
En la práctica, los hospitales viven rodeados de capas de almacenamiento y acceso:
- PACS (
picture archiving and communication system) clásicos; - archivos departamentales;
- VNA (
vendor-neutral archive) o archivos más vendor-neutral; - visores clínicos;
- caches locales;
- y, cada vez más, servicios web y capas API.
La dificultad es técnica y también estructural, derivada de la evolución histórica de los sistemas. Muchos hospitales han crecido añadiendo sistemas sobre sistemas, con capas heredadas, adquisiciones de distintos fabricantes y necesidades clínicas que cambian más rápido que las migraciones institucionales.
Por eso obtener datos de forma limpia rara vez es tan trivial como “hacer una consulta a la base”.
7. Interoperabilidad entre sistemas
La interoperabilidad introduce complejidad operativa y semántica en sistemas heterogéneos.
Dos sistemas pueden decir que “interoperan” y, aun así, fallar en cosas decisivas:
- semántica distinta;
- metadatos incompletos;
- implementaciones parciales del estándar;
- identificadores inconsistentes;
- modelos de episodio distintos;
- o barreras organizativas que impiden usar bien lo que técnicamente sí existe.
Aquí entran varias capas distintas.
DICOM
Sigue siendo la gran lengua franca de la imagen médica digital. Y lo es no solo por el fichero, sino por los servicios que le dan vida operativa.
FHIR
FHIR (Fast Healthcare Interoperability Resources) aparece en otro nivel: como estándar para intercambio de información sanitaria más general. HL7 lo presenta como un estándar para intercambio de datos de salud y hoy ocupa una posición muy importante cuando se intenta conectar imagen, historia clínica, resultados, episodios y servicios digitales más amplios.4
No sustituye a DICOM en imagen. Lo complementa.
EHDS y marco europeo
En Europa, además, la interoperabilidad ya no se discute solo como cuestión técnica. También se discute como política pública. La Comisión Europea ha venido empujando certificación de sistemas de historia clínica electrónica, armonización y, más recientemente, el European Health Data Space (EHDS, Espacio Europeo de Datos Sanitarios), cuyo reglamento fue publicado en el Diario Oficial de la Unión Europea el 5 de marzo de 2025 según la propia Comisión.5
Eso da una señal clara: el intercambio y la reutilización de datos sanitarios ya forman parte del marco estructural europeo, no solo del entusiasmo de unos cuantos técnicos.
8. Principios FAIR y límites de acceso
Cuando se habla de reutilización científica o de espacios de datos, aparece enseguida FAIR:
FindableAccessibleInteroperableReusable
Eso es útil, pero conviene no trivializarlo.
FAIR no significa que todo deba ser público. Ni significa ignorar privacidad, consentimiento, sensibilidad clínica o riesgo de reidentificación. Significa más bien que los datos deben estar descritos, estructurados y gobernados de manera que puedan encontrarse, accederse bajo condiciones adecuadas, interoperar y reutilizarse de forma responsable.6
En salud, esa responsabilidad importa muchísimo más que en otros dominios. Porque aquí un dato mal compartido no solo produce mala ciencia. Puede producir daño real.
9. Sistemas clínicos y sistemas de gestión
Aquí aparece una dimensión operativa esencial del sistema hospitalario.
El hospital no es solo un sistema médico. También es un sistema de:
- contratación;
- facturación;
- codificación;
- agenda;
- trazabilidad administrativa;
- compras;
- y sostenibilidad económica.
Sin dinero no se pagan médicos, técnicos, físicos, enfermería, mantenimiento, licencias o almacenamiento. Eso significa que los sistemas de billing, ERP y administración no son un accidente del hospital. Son parte de su supervivencia.
El problema es que esa lógica no siempre coincide con la lógica clínica.
Así aparecen duplicidades muy típicas:
- varios identificadores para lo mismo;
- historia clínica y sistema de imagen desalineados;
- agenda y procedimiento sin encaje perfecto;
- datos clínicos útiles atrapados en sistemas pensados para justificar actividad;
- y procesos de acceso donde lo administrativamente claro no coincide con lo científicamente útil.
Eso explica una parte del sufrimiento cotidiano de cualquiera que haya intentado obtener datos clínicos bien contextualizados para investigación o análisis.
10. Cloud computing en entorno clínico
La nube ofrece ventajas muy reales:
- elasticidad;
- computación bajo demanda;
- acceso distribuido;
- servicios web;
- respaldo y redundancia;
- y posibilidades enormes para análisis intensivo, imagen tisular, IA o colaboración multicéntrica.
En salud, el uso de cloud computing implica decisiones técnicas, legales y de gobernanza. Es también una decisión sobre:
- jurisdicción;
- seguridad;
- gobernanza;
- coste sostenido;
- dependencia de proveedor;
- soberanía del dato;
- y control efectivo sobre qué sale, qué se replica y quién accede.
Por eso muchos entornos terminan con soluciones híbridas: parte on-premise, parte cloud, con varias capas de archivo, visualización y análisis.
11. Gobierno del dato y supervisión experta
Cuanto más valioso es el dato, más importante es su gobierno.
En este contexto intervienen actores responsables de control, calidad y gobernanza del dato:
- comités de acceso;
- responsables de protección de datos;
- grupos de calidad;
- expertos clínicos;
- físicos médicos;
- IT hospitalario;
- bioestadísticos;
- y responsables de seguridad e interoperabilidad.
No siempre hacen el proceso más rápido. Pero muchas veces lo hacen menos ingenuo.
En salud, el buen acceso a datos no consiste solo en abrir una puerta. Consiste en abrir la puerta correcta, al dato correcto, para el uso correcto, con el contexto correcto.
12. Resumen técnico
Quizá el punto más importante es este.
La imagen médica y los datos clínicos no viven solo para la pantalla del radiólogo o del físico. Viven también para:
- decisión clínica;
- continuidad asistencial;
- investigación;
- evaluación de resultados;
- desarrollo de IA;
- auditoría;
- y sostenibilidad institucional.
Eso vuelve este tema especialmente rico. Porque obliga a pensar a la vez en estándares, estadística, sistemas, economía, archivo, ley, semántica, calidad y práctica clínica real.
Y también porque deja una lección muy útil: cuando un dato clínico parece simple, suele implicar que su contexto, limitaciones o dependencias no han sido completamente analizados.
Relacionado
Para ampliar
Aquí también conviene orientar un poco la lectura:
- Si lo que interesa es entender por qué DICOM no es solo un fichero, lo mejor es empezar por DICOM Standard y DICOM Key Concepts. Ahí está la base de metadatos, almacenamiento, query/retrieve, impresión, visualización y servicios.
- Si el interés está en la capa web y en cómo ese mundo se expone hoy por servicios, merece la pena mirar DICOMweb Retrieve Transaction.
- Si el problema es conectar imagen con historia clínica y otros sistemas sanitarios, entonces entra HL7 FHIR, que no sustituye a DICOM, pero sí amplía muchísimo el terreno de interoperabilidad clínica.
- Si lo importante es el marco regulatorio y de política pública en Europa, son buenas puertas European Commission - Certification of EHR systems y European Commission - EHDS event and adoption context.
- Si el interés está en FAIR, calidad y reutilización responsable, entonces conviene mirar Interoperable Europe - Data quality guidelines grouped by FAIR principles y European Data Sharing Principles.
-
The DICOM official site states that DICOM is the international standard to transmit, store, retrieve, print, process, and display medical imaging information. https://www.dicomstandard.org/ ↩︎
-
DICOM Key Concepts describe services such as Store, Storage Commitment, Query/Retrieve and Modality Worklist, and discuss consistency of image appearance for display and print. https://www.dicomstandard.org/concepts/ ↩︎
-
DICOMweb Retrieve supports not only
application/dicom, but also metadata and rendered resources such as images, videos and documents. https://dicom.nema.org/medical/dicom/current/output/chtml/part18/sect_10.4.html ↩︎ -
HL7 presents FHIR as a standard for healthcare data exchange. https://hl7.org/fhir/ ↩︎
-
The European Commission page for the March 18, 2025 EHDS event states that the EHDS Regulation was published in the Official Journal of the European Union on 5 March 2025. https://health.ec.europa.eu/events/european-health-data-space-ehds-unlocking-europes-health-data-future-together-2025-03-18_en ↩︎
-
The Interoperable Europe data quality guidelines group recommendations by FAIR principles: Findability, Accessibility, Interoperability and Reusability. https://interoperable-europe.ec.europa.eu/collection/open-data/solution/data-quality-guidelines ↩︎