Personal y flujos de trabajo
Una de las formas más engañosas de pensar la imagen médica es imaginarla como una relación simple entre un paciente y una máquina. El paciente entra, la máquina hace su trabajo, alguien mira la imagen y el proceso termina.
La realidad casi nunca funciona así.
La imagen médica es, en realidad, una red de personas, decisiones, sistemas, tiempos, responsabilidades y archivos.
Este sistema puede describirse como un sistema distribuido donde distintos actores operan sobre el mismo dato en fases distintas.
Hay máquinas, claro. Pero la máquina es solo uno de los nodos. Alrededor hay técnicos, radiólogos, médicos peticionarios, especialistas de órgano, cirujanos, enfermería, personal de sedación cuando hace falta, físicos médicos en determinados entornos, personal de IT (information technology) clínico, administradores de PACS (picture archiving and communication system), responsables de calidad y, cada vez más, también científicos de datos y perfiles de interoperabilidad.
Y todo eso sin contar algo fundamental: la imagen no vale solo el día en que se adquiere. Vale también cuando se recupera, se compara, se reinterpreta o se utiliza años después para entender una recidiva, un cambio de estadio o la evolución de una enfermedad crónica.
1. Profesionales implicados en imagen médica
La producción de imagen médica no corresponde a un único profesional. Depende de modalidad, entorno clínico y tipo de procedimiento.
Depende de la modalidad. Depende del hospital. Depende del tipo de procedimiento. Depende del país. Depende de si estamos en diagnóstico, intervencionismo, radioterapia, medicina nuclear o patología digital.
Aun así, el mapa general se reconoce bastante bien.
Técnicos de radiología y adquisición
En muchísimas exploraciones, el primer gran papel lo tiene el personal técnico de radiología. Son quienes preparan al paciente, ajustan el protocolo, posicionan, adquieren, detectan problemas inmediatos y sostienen una parte enorme del flujo real del servicio. La calidad de la imagen no se juega solo en la física del equipo. Se juega también en la competencia técnica de quien la adquiere.
Radiólogos y médicos especialistas en imagen
Después aparece el radiólogo, o el médico especialista responsable de interpretar, informar, correlacionar con estudios previos y decidir si hace falta ampliar, matizar o priorizar hallazgos. En mamografía, en neurorradiología, en tórax, en abdominal o en vascular, esa lectura no es un gesto automático. Es una parte muy especializada del trabajo.
Médicos peticionarios, generalistas y especialistas de órgano
La imagen no empieza con el informe. Empieza con la indicación. Ahí entran médicos generalistas, urgenciólogos, internistas, oncólogos, digestivos, traumatólogos, ginecólogos, neurólogos, urólogos y muchos otros. Ellos son quienes formulan la pregunta clínica. Sin una buena pregunta, incluso la mejor imagen se vuelve menos útil.
Cirujanos y procedimientos guiados
En otras situaciones la imagen es parte de la acción. Cirujanos, intervencionistas, anestesistas y equipos de procedimiento no “reciben una imagen” ya hecha; trabajan con ella mientras actúan. Aquí la frontera entre adquisición, interpretación y maniobra se vuelve mucho más estrecha.
Físicos médicos
Los físicos médicos no están siempre igual de presentes en todas las modalidades, pero donde están, su papel es estructural. En radioterapia esto es obvio. En imagen, control de calidad, dosimetría, optimización, calibración, validación de sistemas, desarrollo metodológico y seguridad son territorios donde el trabajo del físico médico deja de ser accesorio y pasa a ser parte del corazón técnico del servicio.
Caso guiado: la trastienda del equipo de física médica Un recorrido por las tareas menos visibles del servicio: cubas de agua, verificaciones de fuente, láseres, haces y constancia geométrica. Caso guiado: una planificación completa de radioterapia Cómo se encadenan imagen, contorneo, especialistas, registro diario, adaptación y seguimiento dentro de un flujo real de tratamiento.Enfermería, sedación y apoyo clínico
Hay exploraciones que requieren contraste, venopunción, monitorización, preparación previa o incluso sedación. Pediatría, resonancia compleja, estudios largos, procedimientos invasivos o pacientes frágiles abren todo un mundo de trabajo de enfermería, apoyo clínico y coordinación con anestesia o sedación. Eso también es imagen médica, aunque no aparezca en el icono de la máquina.
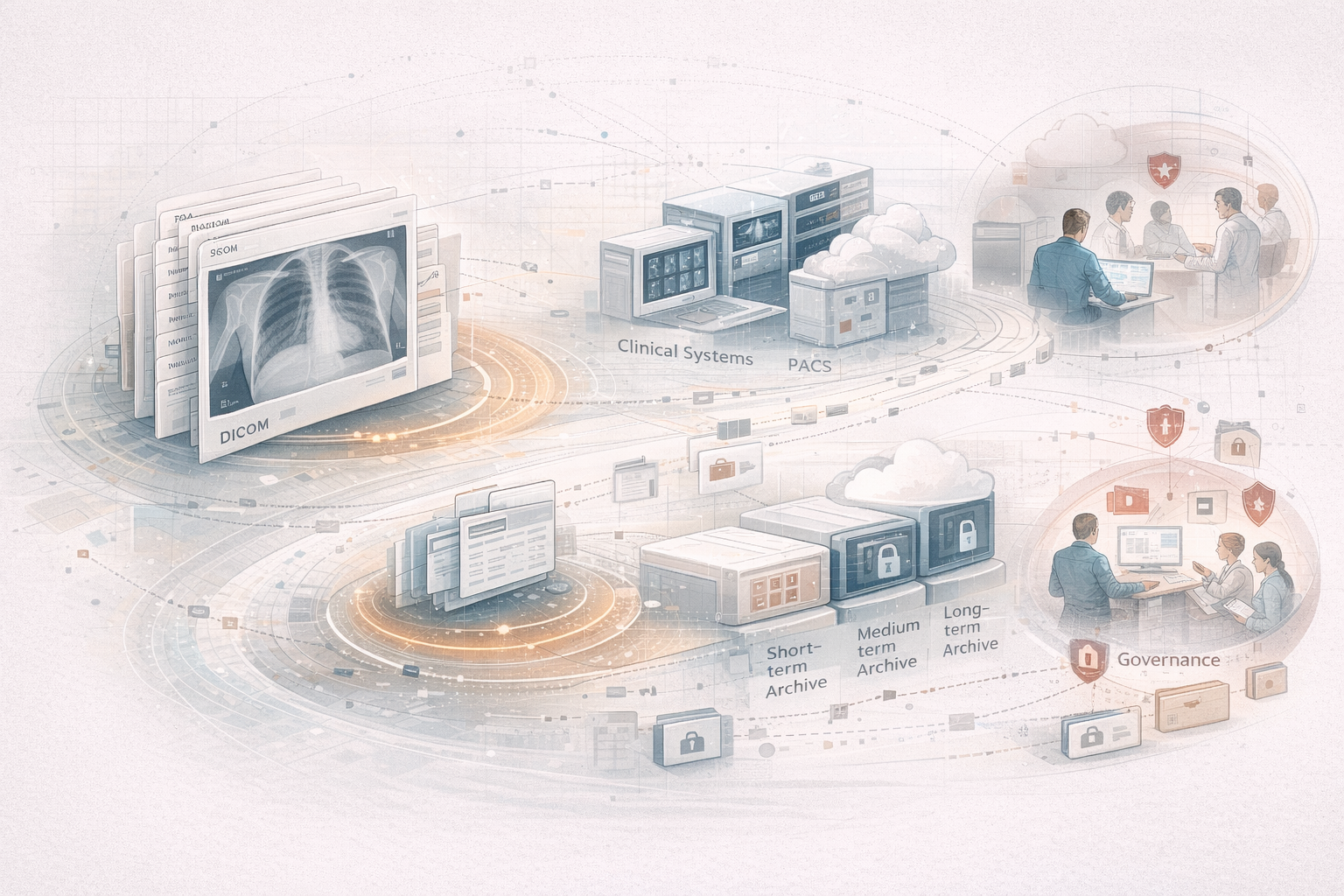
IT, PACS, RIS, archivo y datos
Y luego está la capa que durante mucho tiempo fue invisible para el imaginario popular, pero ya no debería serlo: la infraestructura digital. PACS (picture archiving and communication system), RIS (radiology information system), DICOM (Digital Imaging and Communications in Medicine), almacenamiento, redundancia, acceso remoto, interoperabilidad, seguridad, retención, trazabilidad y recuperación de estudios no son un apéndice informático. Son parte esencial del servicio.
2. Estructura del flujo de trabajo
Es necesario distinguir entre complejidad organizativa y complejidad inherente al problema clínico. Cuando hablamos de complejidad no estamos hablando de barroquismo administrativo sin más. Estamos hablando de muchas relaciones necesarias entre procesos distintos.
Un solo estudio puede implicar:
- petición clínica;
- priorización;
- agenda;
- preparación;
- verificación de seguridad;
- adquisición;
- control de calidad inmediato;
- interpretación;
- informe;
- archivo;
- comunicación de hallazgos críticos;
- comparación con estudios previos;
- y recuperación futura.
Cada paso tiene responsables, tiempos, errores posibles y consecuencias distintas. Esa complejidad no es ornamental. Es constitutiva.
Y además se mezcla con otra complejidad todavía más difícil: la complejidad esencial de los propios procesos físicos y biológicos. A veces no es solo que haya mucha gente implicada. Es que la pregunta clínica y la técnica ya son complejas por sí mismas.
3. Fases previas a la adquisición
Uno de los errores más comunes es pensar que el flujo de trabajo comienza cuando el paciente entra en sala.
En realidad, mucho ocurre antes.
- verificar identidad;
- revisar indicación;
- comprobar antecedentes y compatibilidades;
- decidir protocolo;
- preparar contraste si aplica;
- valorar ayuno, hidratación o función renal;
- prever ansiedad, dolor o necesidad de sedación;
- ajustar el procedimiento a la persona concreta;
- y comprobar si ya existe imagen suficiente o comparable.
Esto es especialmente visible en modalidades como resonancia, medicina nuclear o ciertas exploraciones pediátricas. Pero en realidad atraviesa todo el campo. Una parte importante de la calidad viene de no tratar los estudios como plantillas anónimas.
4. Fases posteriores a la adquisición
Incluso cuando la adquisición sale bien, el trabajo no termina ahí. Empieza otra fase igual de importante.
La imagen debe:
- almacenarse correctamente;
- vincularse al paciente correcto;
- poder recuperarse con facilidad;
- estar disponible para comparación;
- circular hacia quien la necesita;
- y mantenerse interpretable a lo largo del tiempo.
Producir una imagen no es suficiente. Debe mantenerse accesible, interpretable y vinculada al contexto clínico a lo largo del tiempo.
5. PACS, archivo e interoperabilidad
Aquí aparece una de las piezas menos vistosas y más decisivas de todo el ecosistema: el archivo de imagen.
La imagen médica contemporánea depende de estándares e infraestructuras que permitan:
- almacenar;
- consultar;
- recuperar;
- mover;
- y compartir imágenes y metadatos de forma consistente.
En este punto el nombre clave es DICOM, cuya edición normativa oficial mantiene NEMA y que también existe como ISO 12052. DICOM no es solo un formato de fichero. Es una pieza central de interoperabilidad técnica entre modalidades, sistemas de archivo y flujos clínicos.1
Sobre esa base crecen PACS, repositorios, herramientas de visualización, visores web, archivo a largo plazo y, cada vez más, también capas de análisis y extracción de datos.
Esto conecta directamente con el trabajo normativo. ISO, UNE y los grupos técnicos especializados no están tan lejos de la práctica diaria como a veces parece. Cuando uno intenta que una imagen siga siendo accesible, comparable y utilizable años después, descubre enseguida que la estandarización no es burocracia sobrante: es infraestructura clínica.
6. Retención y acceso longitudinal
Una imagen médica no vale solo en el presente. Muchas veces vale precisamente porque puede compararse dentro de cinco, diez o más años.
Aquí conviene ser precisos y no mezclar recuerdos vagos con normativa real. Por ejemplo, la FDA sí mantiene requisitos concretos de retención para mamografía bajo MQSA (Mammography Quality Standards Act): conservar mamografías e informes por al menos 5 años, o 10 años si la paciente no vuelve a hacerse otra mamografía en ese centro durante ese tiempo.2
Ese tipo de exigencia deja ver una verdad más amplia. En oncología, en seguimiento de recidiva, en comparación longitudinal o en litigios clínicos, la disponibilidad histórica de la imagen puede ser decisiva. A veces no porque una sola imagen antigua “resuelva” el caso, sino porque el valor real surge al comparar trayectorias.
Por eso el archivo no es un sótano digital. Es memoria clínica activa.
7. Sedación, monitorización y soporte clínico
Otra cosa que se olvida con facilidad es que la imagen trabaja con personas reales, no con fantasmas cooperativos.
Hay niños que no paran quietos. Hay pacientes con dolor. Hay personas con ansiedad o claustrofobia. Hay exploraciones largas. Hay procedimientos incómodos. Hay estudios que requieren contraste o monitorización. Hay vías difíciles. Hay pacientes inestables. Hay guardias con presión asistencial.
Todo eso modifica el flujo de trabajo.
Y ahí aparecen perfiles que muchas veces no se nombran al hablar de “hacer una prueba”:
- enfermería;
- sedación o anestesia cuando hace falta;
- preparación y recuperación;
- personal de apoyo al traslado;
- coordinación con planta, urgencias o quirófano.
Esa parte humana no es un añadido. Es una condición de posibilidad de la imagen real.
8. Calidad, seguridad y responsabilidades
En un sistema complejo, la calidad no puede descansar en una sola persona brillante. Tiene que repartirse.
- el técnico asegura posicionamiento y adquisición adecuados;
- el radiólogo o especialista aporta interpretación;
- el físico médico contribuye a control, validación y optimización donde corresponde;
- IT garantiza disponibilidad, integridad y trazabilidad;
- la organización clínica sostiene tiempos, circuitos y responsabilidades.
Eso vuelve especialmente importante la idea de flujo de trabajo. La calidad no nace solo de un aparato bueno, sino de una secuencia de manos bien coordinadas.
Esto introduce una dimensión crítica del sistema:
- riesgo técnico;
- riesgo clínico;
- riesgo organizativo;
- riesgo humano;
- y, a veces, también riesgo legal.
Cuando un fallo afecta a un paciente, el problema no se agota en la dimensión técnica. Puede haber daño real, sufrimiento, pérdida de oportunidad diagnóstica o terapéutica y, en los peores casos, consecuencias trágicas. Y además, como es natural en un sistema que trabaja con salud, también puede haber reclamaciones, litigios o demandas. No hace falta decir esto con tono defensivo; basta con reconocer que forma parte del ecosistema real.
Precisamente por eso las organizaciones con muchos puntos de fallo posibles no pueden apoyarse en improvisación heroica. Necesitan coordinación, trazabilidad, revisión de incidentes, cultura de seguridad y mejora continua. No como mantra administrativo, sino como condición mínima para que un sistema complejo siga siendo clínicamente fiable.
9. Datos, software y gobernanza
La imagen médica moderna ya no puede describirse solo con los perfiles clásicos. Han entrado otros con fuerza creciente:
- científicos de datos;
- ingenieros clínicos;
- responsables de integración;
- especialistas en ciberseguridad;
- administradores de PACS/VNA (
vendor-neutral archive); - perfiles de interoperabilidad;
- y gente que trabaja en deidentificación, explotación secundaria y gobernanza del dato.
Eso no significa que el hospital se esté llenando de capas superfluas. Significa que la imagen se ha vuelto tan digital, tan longitudinal y tan reutilizable que ya no basta con guardarla. Hay que gobernarla.
10. Resumen operativo
Quizá ese sea el cierre más útil.
Cuando pensamos en imagen médica solemos pensar en aparatos. Pero una imagen es también una organización. Una red de gente que decide, adquiere, informa, archiva, protege, recupera y compara. Una mezcla de clínica, física, informática y trabajo coordinado.
Y eso importa mucho porque cambia la forma de valorar el sistema. Un servicio de imagen no es mejor solo porque tenga la máquina más moderna. También es mejor si:
- indica bien;
- coordina bien;
- conserva bien;
- compara bien;
- comunica bien;
- y mantiene accesible la memoria visual del paciente durante todo el tiempo en que siga siendo clínicamente valiosa.
Ahí, precisamente, la complejidad deja de ser ruido y se convierte en la condición real del cuidado.
Relacionado
- IT, interoperabilidad y datos
- Visualización y procesamiento de imagen
- La estadística en medicina
- La radiografía
- Radioterapia
Para ampliar
- DICOM Standard
- IHE - The IHE Approach and Technical Frameworks
- FDA - Mammography Quality Standards: Records Retention
- CSN - La protección radiológica en el medio sanitario
-
DICOM is maintained as the official NEMA publication and also standardized as ISO 12052. See https://www.dicomstandard.org/ and https://www.dicomstandard.org/about-home/translation ↩︎
-
FDA guidance on mammography records retention under MQSA indicates retention for at least 5 years, or 10 years if no additional mammograms are performed at the facility in that period. See https://www.fda.gov/media/181152/download ↩︎